Veneno contra diabetes
Diário da Manhã
Publicado em 10 de janeiro de 2017 às 00:47 | Atualizado há 2 semanas

Pesquisadores australianos descobriram mudanças evolutivas notáveis na regulação da insulina em duas das espécies de animais nativos mais emblemáticas do país, o ornitorrinco e o equidna-de-focinho-curto. Tais mudanças poderiam representar a abertura de um novo caminho para inovadores tratamentos contra a diabetes tipo 2 em seres humanos.
No Brasil, 14,3 milhões de pessoas convivem com a doença, o que representa 9% da população. De acordo com a Federação Internacional do Diabetes, metade delas não sabe que tem a doença e, dessa forma, não tomam os cuidados necessários para tratá-la.
Um balanço da Federação aponta que 415 milhões de adultos viviam com diabetes em 2015. A previsão é de que esse número chegue a 642 milhões em 2040 – uma proporção de um adulto diabético para cada 10 no planeta. Os números mostram ainda que até 70% dos casos de diabetes tipo 2 podem ser prevenidos com hábitos mais saudáveis. A quantidade deve representar cerca de 160 milhões de pacientes até 2040.
Mas com a nova descoberta de pesquisadores australianos, a qualidade de vida desses diabéticos pode melhorar consideravelmente. Os resultados, agora publicados na revista Nature Scientific Reports, revelam que o mesmo hormônio produzido no intestino do ornitorrinco para regular a glicose no sangue também é surpreendentemente produzido em seu veneno, o que altera completamente a conformação deste hormônio.
O hormônio, conhecido como peptídeo-1 semelhante ao glucagon (GLP-1, na sigla em inglês), é normalmente secretado no intestino de seres humanos e animais, estimulando a liberação de insulina para baixar a glicose no sangue. Mas o GLP-1 tipicamente degrada em poucos minutos.
Ação duradoura
Em pessoas com diabetes tipo 2, o curto estímulo desencadeado pelo GLP-1 não é suficiente para manter um equilíbrio adequado do açúcar no sangue. Como resultado, a medicação que inclui uma forma mais duradoura do hormônio é necessária para ajudar a fornecer uma liberação prolongada de insulina.
“Nossa equipe de pesquisa descobriu que os monotremes, nossos icônicos ornitorrinco e equidna-de-focinho-curto, evoluíram alterações no hormônio GLP-1 que o tornam resistente à rápida degradação normalmente observada em seres humanos”, diz o co-autor Frank Grutzner, da Faculdade de Ciências Biológicas da Universidade de Adelaide e do Instituto de Pesquisa Robinson.
“Nós descobrimos que o GLP-1 é degradado em monotremes por um mecanismo completamente diferente. A análise mais aprofundada da genética dos monotremes revela que parece haver uma espécie de guerra molecular acontecendo na função do GLP-1, que é produzido no intestino, mas surpreendentemente também em seu veneno”, diz ele.
O ornitorrinco produz um veneno poderoso durante a estação de criação, que é usado na competição entre os machos pelas fêmeas. “Descobrimos funções conflitantes de GLP-1 no ornitorrinco: no intestino como um regulador da glicose no sangue, e no veneno para afastar outros machos ornitorrincos durante a época de reprodução. Este cabo de guerra entre as diferentes funções resultou em dramáticas mudanças no sistema GLP-1 “, diz a co-autora Briony Forbes, da Faculdade de Medicina da Universidade Flinders.
“A função no veneno provavelmente desencadeou a evolução de uma forma estável de GLP-1 em monotremes. Excitantemente, as moléculas de GLP-1 estáveis são altamente desejáveis como potenciais tratamentos de diabetes tipo 2”, celebra ela.
Convertendo em tratamento
“Este é um exemplo surpreendente de como milhões de anos de evolução podem moldar moléculas e otimizar sua função. Essas descobertas têm o potencial de ajudar no tratamento da diabetes, um dos nossos maiores desafios na saúde, embora como exatamente podemos converter esse achado em um tratamento precisará ser assunto de pesquisa futura”, prevê Grutzner.
O GLP-1 também foi descoberto no veneno de equidnas-de-focinho-curto. Mas enquanto o ornitorrinco tem esporas em seus membros traseiros para liberar uma grande quantidade de veneno para o seu adversário, não há tal estímulo em equidnas.
“A falta de um esporão em equidnas continua a ser um mistério evolutivo, mas o fato de que tanto ornitorrincos quanto equidnas evoluíram a mesma forma duradoura do hormônio GLP-1, é, em si, um achado muito emocionante”, diz o pesquisador.
Pâncreas artificial será comercializado neste ano
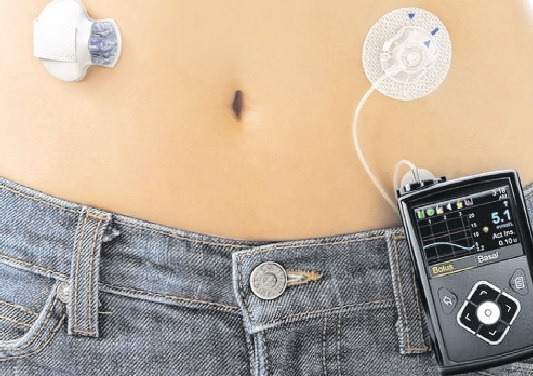
Boas notícias para quem tem diabetes tipo 1: o primeiro “pâncreas artificial” começa a ser vendido no mês de março nos Estados Unidos. O equipamento que mede a glicemia do sangue e já libera a quantidade de insulina necessária foi aprovado no final de 2016 para venda pela agência reguladora de medicamentos e alimentos nos EUA, a FDA.
O equipamento é chamado MiniMed 670G, produzido pela Medtrinic, e é o primeiro a combinar a medição de concentração de glicose e liberação de insulina, por isso tem sido chamado de pâncreas artificial. Antes, já era possível realizar as duas tarefas, mas em equipamentos separados. Isso minimiza o risco de o paciente usar pouca ou muita insulina, que nos dois casos pode ser fatal.
Tudo o que o usuário precisa fazer é inserir a quantidade de carboidratos ingeridos nas refeições e calibrar os sensores periodicamente. Assim, não é preciso acordar durante a noite para realizar medições, e o diabético pode acordar de manhã com níveis saudáveis de açúcar no sangue. O equipamento promete maior liberdade para quem tem esse tipo de diabetes.
“Essa tecnologia pioneira pode oferecer maior liberdade para viver a vida sem ter que monitorar de forma manual e frequente os níveis de glicose e administrar insulina”, afirma o médico Jeffrey Shuren, diretor do departamento de equipamentos do FDA.
Apesar de a agência ter dado autorização da venda do produto para pacientes acima de 14 anos, a Medtronic ainda quer conduzir mais alguns testes antes do lançamento no próximo mês de março. A empresa também quer determinar se o equipamento seria seguro para crianças com menos de 14 anos.
O equipamento é dividido em duas partes que são conectadas ao abdômen: a parte menor é o sensor de concentração de glicose com transmissor dos níveis de açúcar no sangue. O sinal do transmissor é captado pela parte maior, que tem uma bomba de insulina (monitor preto) e um ponto de infusão no abdômen.
Na diabetes tipo 1, o pâncreas não produz insulina por conta de problemas autoimunes, então o corpo perde a habilidade natural de controlar a glicose no sangue. Se não for tratado, o paciente pode ficar cego, ter insuficiência renal e maiores riscos de doenças cardiovasculares, entre outras complicações.
]]>